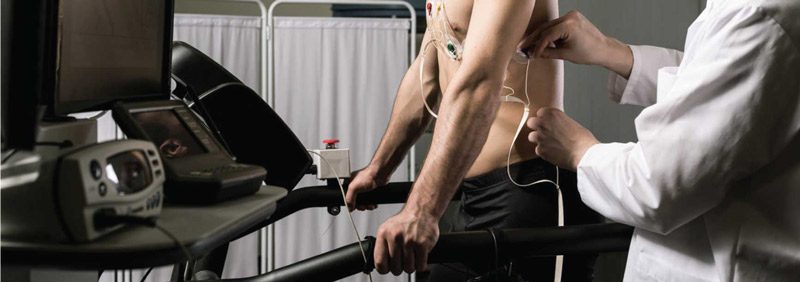
ما هو اختبار التمرين؟ 💓

يعد اختبار التمرين أحد طرق الفحص المستخدمة لتشخيص تأثير النشاط والتمرين على أمراض القلب. بمساعدة اختبار التمرين ، يمكن التحقق من الحالة الصحية للقلب بشكل عام. في هذه المقالة سوف نجيب على السؤال ، ما هو اختبار التمرين؟ وكيف يتم ذلك. سنشرح أيضًا أهداف وطرق إجراء اختبار التمرين وبدائله.
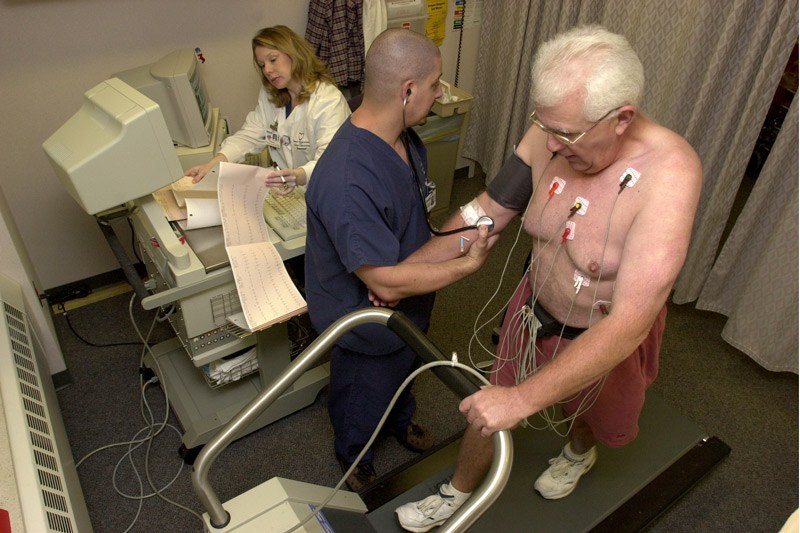
لماذا يتم اختبار التمرين؟
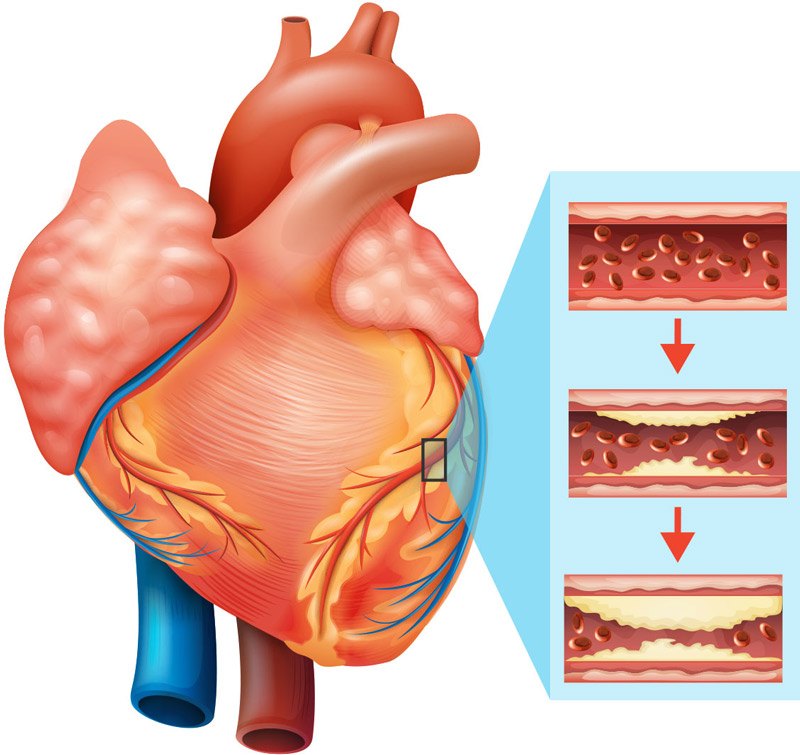
في كثير من الحالات لا يدرك مرضى تضيق شرايين القلب ما هو الخطر. لأن المريض بدون أعراض تمامًا أثناء الراحة. تظهر أعراض فقر الدم فقط عندما يكون المريض في حالة نشاط مكثف. لهذا الغرض ، يمكن غالبًا وضع الشخص في حالة نشاط مكثف عن طريق دراجة ثابتة أو جهاز اختبار تمرين (جهاز المشي).
ترفع التمارين من معدل ضربات القلب وبالتالي تزيد من حاجة عضلة القلب للأكسجين. لذلك يحتاج المزيد من الدم للوصول إلى القلب عبر الشرايين التاجية. للقيام بذلك ، تتمدد الشرايين التاجية وتحمل المزيد من تدفق الدم والأكسجين إلى القلب. ولكن في مناطق القلب الضيقة ، لن تكون هذه الأوعية قادرة على التمدد كما هو الحال في مناطق أخرى. يمكن أن يسبب نقص تدفق الدم هذا ألمًا في الصدر (ذبحة صدرية) ، وألمًا في الرقبة أو الفك ، وقصرًا في الذراعين أو ضيقًا في التنفس.

الغرض من اختبار التمرين هو اكتشاف المرضى المشتبه في إصابتهم بأمراض القلب التاجية في ظل ظروف خاضعة للرقابة وتقييم أعراضهم وتخطيط القلب. بمساعدة مخطط كهربية القلب المكون من اثني عشر قناة ، يتم تسجيل أعراض فقر الدم في القلب. يتم فحص قلب المريض في نفس الوقت. وبهذه الطريقة ، يتم حقن أحد الأدوية المشعة للقلب في وقت النشاط الأقصى وتخيل مناطق نقص تروية القلب الناتجة عن زيادة النشاط.
يجب أن يواصل المريض اختبار التمرين لمدة دقيقة إلى دقيقتين على الأقل بعد الحقن الصيدلاني المشع. هذا يحافظ على احتياج القلب الأقصى للأكسجين في وقت استئصال عضلة القلب بالترددات الراديوية.
فيما يلي بعض الأسباب لإجراء اختبار التمرين:
تحديد سبب آلام الصدر
تحديد قدرة وقدرة القلب عند إجراء اختبار التمرين
الكمية المناسبة من اختبارات تمارين القلب للأشخاص الذين بدأوا للتو برنامج التمرين.
تشخيص وجود أو عدم وجود مرض الشريان التاجي
قياس تحمل وقدرة القلب على أداء النشاط في مرضى احتشاء عضلة القلب ومرضى تضيق الشريان التاجي
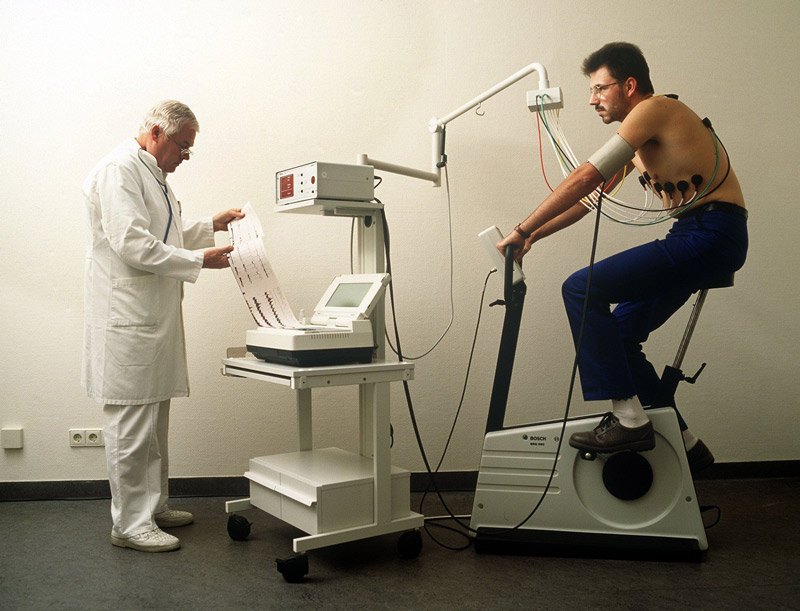
اختبار اللياقة البدنية
عادةً ما يتم إجراء اختبار التمرين عند الاشتباه في مرض الشريان التاجي. تستخدم هذه الطريقة لتقييم وظيفة القلب عندما يكون تحت الضغط. في هذا الاختبار ، يتم زيادة معدل ضربات قلب المريض عن طريق الركل على دراجة ثابتة أو المشي على جهاز المشي.
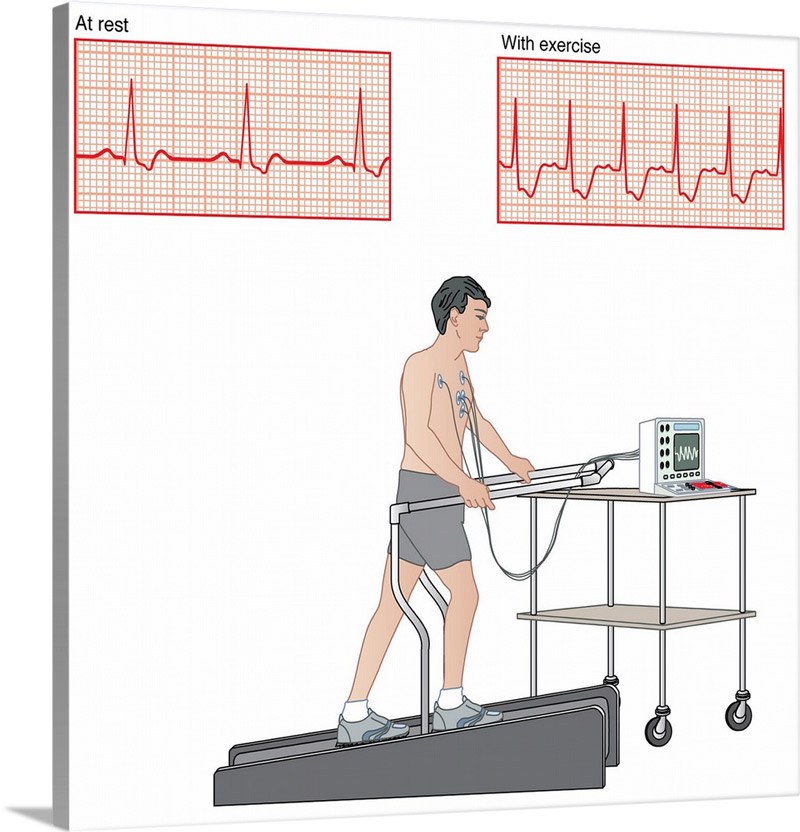
يحدد اختبار التمرين كيف يعمل قلب المريض أثناء النشاط. لأن الأقطاب الكهربائية التي يتم توصيلها بالمريض متصلة أيضًا بجهاز تخطيط القلب. يعد اختبار التمرين من أهم الطرق للتحقق من وجود أو عدم وجود مرض القلب التاجي لدى الشخص.
يؤدي اختبار التمرين إلى احتياج عضلة قلب المريض لمزيد من إمدادات الدم. لذلك يجب أن يعمل قلب المريض بشكل أسرع وأقوى. لذلك يتضح أنه أثناء اختبار التمرين يكون قلب المريض أكثر نشاطًا من جميع أجزاء جسمه الأخرى.
إذا كان القلب سليمًا ، فستتمكن الشرايين التاجية للقلب بسهولة من تلبية حاجة القلب لزيادة تدفق الدم. لذلك ، في مثل هذه الحالات ، لن يواجه الشخص أي مشاكل أو قصور في القلب أثناء اختبار التمرين. إذا ضاقت الشرايين التاجية للقلب ، فسيواجهون صعوبة في توصيل المزيد من الدم إلى القلب أثناء اختبار التمرين ، ونتيجة لذلك ، سيعاني قلب المريض من نقص في إمدادات الدم وكذلك نقص في الأكسجين. نتيجة لذلك ، يشعر المريض بألم في منطقة القلب والصدر.

يسبب اختبار التمرين بعض التغييرات في مخطط كهربية القلب للمريض بالإضافة إلى بعض التغييرات في معدل ضربات قلب المريض وضغط الدم. يمكن أن تكشف هذه التغييرات عن وجود أو عدم وجود أمراض القلب. هذا هو أساس اختبار تمارين القلب.
كما ذكرنا ، يتم استخدام اختبار التمرين لتشخيص وجود أو عدم وجود أمراض القلب التاجية. ولكن بالإضافة إلى ما سبق ، يتم استخدام اختبار التمرين أحيانًا للمرضى الذين تم تشخيص إصابتهم بالفعل بأمراض القلب. في مرضى القلب ، يتم استخدام اختبار التمرين لتحديد مستوى النشاط الذي يمكن أن يتحمله قلب المريض. في بعض الأحيان ، بعد نوبة قلبية ، يتم استخدام اختبار التمرين لتحديد مدى تحمل المريض ومعدل ضربات القلب.
كيفية إجراء اختبار تمارين القلب
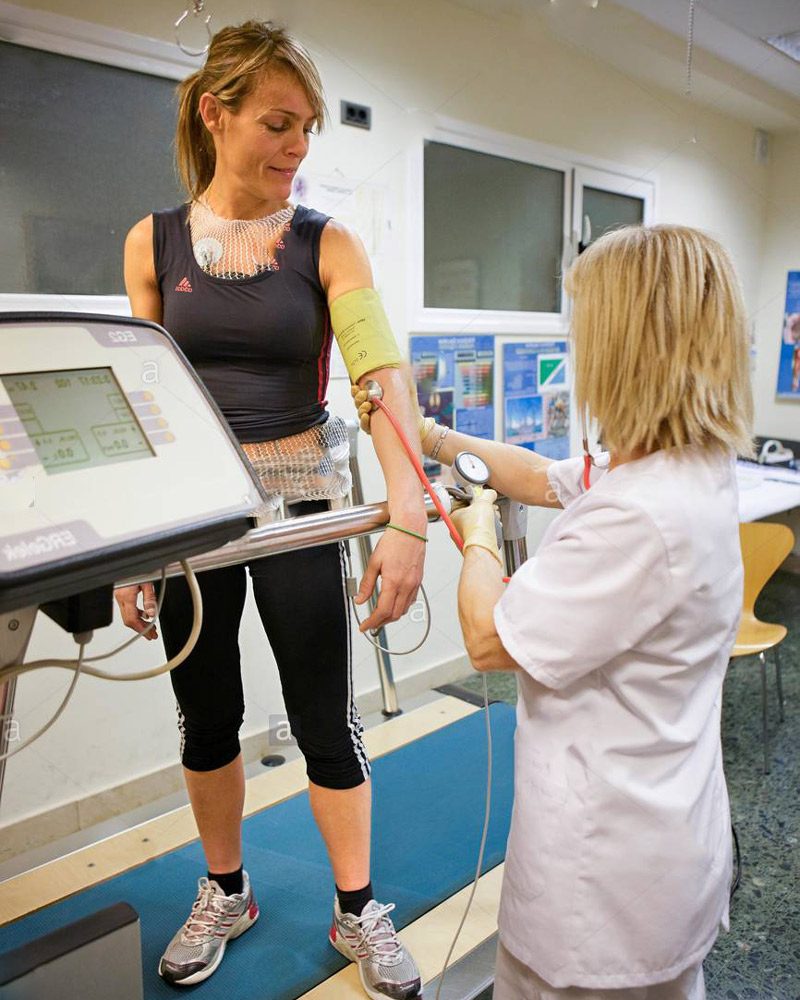
يتم استخدام دراجة ثابتة أو جهاز مشي لإجراء اختبار التمرين. يبدأ الشخص بالدواسة على جهاز الجري الثابت أو جهاز المشي. في نفس الوقت ، يتم تسجيل النشاط الكهربائي لقلب المريض بواسطة مخطط كهربية القلب. وبهذه الطريقة يمكن ملاحظة استجابة القلب لحاجة المريض المتزايدة للأكسجين وإمدادات الدم.
يمتلك جهاز اختبار التمرين عدة أقطاب كهربائية. أثناء اختبار التمرين ، يتم توصيل هذه الأقطاب الكهربائية بذراع المريض ورجليه وصدره مع ملصقات موصلة للكهرباء. قد يعاني المريض من إحساس طفيف بالحرقان في منطقة الصدر بسبب ربط الأقطاب الكهربائية بجهاز اختبار التمرين.
تقوم أقطاب الجهاز بتوجيه التيار الكهربائي للقلب إلى الجهاز أثناء الاختبار. يتم تسجيل نشاط القلب أيضًا عن طريق توجيه هذا التيار الكهربائي في الجهاز. في الوقت نفسه ، يجب تثبيت ذراع جهاز قياس ضغط الدم للمريض على ذراعه. أثناء الاختبار ، يتم نفخ هذا الشريط بانتظام كل بضع دقائق ويضغط على ذراع المريض. لذلك ، يتم مراقبة ضغط دم المريض بانتظام أثناء اختبار التمرين.
يجب مراقبة وتسجيل معدل ضربات قلب المريض وضغط دمه بعناية قبل الاختبار. ثم يبدأ المريض بالدوس على دراجة ثابتة أو المشي على جهاز المشي. أثناء اختبار التمرين ، تزداد سرعة جهاز المشي وميله تدريجياً. في اختبار التمرين من خلال الدراجات الثابتة ، تزداد مقاومة دواسة الدراجة تدريجياً.
سيستمر اختبار التمرين حتى يرتفع معدل ضربات قلب المريض إلى العدد المطلوب. يجب إيقاف اختبار التمرين إذا كان المريض يعاني من ارتفاع ضغط الدم الشديد أو ألم في الصدر قبل الوصول إلى معدل ضربات القلب المطلوب. يجب مراقبة المريض بعد اختبار التمرين. عادة ما يستمر هذا التحكم لمدة خمسة عشر دقيقة حتى يعود معدل ضربات قلب المريض إلى طبيعته.

اقرأ أيضًا: ما هو فحص القلب النووي؟
توخى الحذر قبل ممارسة الرياضة
- الامتناع عن التدخين لمدة خمس ساعات قبل اختبار التمرين
الامتناع عن شرب الكحول لمدة ثلاث ساعات على الأقل قبل الاختبار
تجنب أي أطعمة ، وخاصة السوائل المحتوية على الكافيين ، قبل ثلاث ساعات على الأقل من اختبار التمرين
ارتدِ ملابس مريحة وفضفاضة لاختبار تمارين القلب
في مرضى السكري ، يمكن تقليل الامتناع عن الطعام إلى ساعة واحدة قبل الاختبار. يجب أن تكون الوجبة قبل اختبار التمرين لدى هؤلاء الأشخاص خفيفة. أيضًا ، لا يحتاج مرضى السكر إلى تغيير مستويات الأنسولين لديهم قبل ممارسة الرياضة.
يجب على الرجال حلق شعر الصدر قبل ممارسة الاختبار.
من أجل تنظيف الجلد أثناء الاختبار ، وهو أمر ضروري للاختبار ، من الأفضل أن يستحم المريض بماء دافئ في الليلة السابقة للاختبار.
يجب تجنب النشاط البدني المكثف قبل الاختبار.
يجب مناقشة استخدام أي دواء تم تناوله من قبل وقبل الاختبار مع طبيبك ووفقًا لوصفة الطبيب في هذا الصدد.
هل هناك أي آثار جانبية أو مخاطر لإجراء اختبار التمرين؟
- غالبًا ما يتم التعرف على اختبار تمارين القلب كطريقة آمنة لتشخيص أمراض القلب. ومع ذلك ، في حالات نادرة ، يتم ملاحظة بعض المشاكل أثناء اختبار التمرين. على سبيل المثال ، قد يعاني المريض أحيانًا من ألم في الصدر أثناء اختبار التمرين.
كما أن ضيق التنفس والخفقان والدوخة هي أيضًا بعض المضاعفات التي لوحظت أثناء اختبار التمرين لدى بعض المرضى. في حالات نادرة جدًا ، قد يغمى المريض أثناء اختبار تمارين القلب ، ونادرًا ما تكون حالات مثل النوبة القلبية أو النظم غير الطبيعية التي تشكل خطرًا خطيرًا على المريض
قد تحدث مثل هذه الحالات فقط لدى بعض الأشخاص الذين يعانون من ضعف في ضربات القلب. غالبًا لا يتم استخدام اختبار التمرين لمثل هؤلاء الأشخاص ، حيث يتم استخدام طريقة قياسية لتقييم معدل ضربات قلب المريض قبل الاختبار وما إذا كان اختبار التمرين مناسبًا أم غير مناسب. بطرح عمر المريض من 220 وضرب الناتج في 0.85. سيحصل هذا على الحد الأقصى لمعدل ضربات القلب المسموح به لاختبار التمرين بعض النصائح لاختبار تمارين القلب
عادة لا يعطي اختبار التمرين لدى النساء الشابات ومتوسطات العمر اللواتي لا تظهر عليهن الأعراض الطبيعية لأمراض القلب نتائج واضحة. لذلك ، لن يكون اختبار التمرين فعالًا جدًا لدى هؤلاء الأشخاص.
يزيد معدل ضربات قلب كل شخص مع زيادة معدل ضربات القلب. لذلك ، بناءً على عمر المريض وحالته ، يصل إلى مستوى التحمل أثناء اختبار التمرين.
تتضمن بعض النتائج غير الطبيعية في اختبار التمرينات عدم انتظام ضربات القلب أثناء الاختبار أو ارتفاع الضغط على القلب أثناء الاختبار أو مرض الشريان التاجي أو أمراض القلب التاجية.
تاريخ المرض والتحضير له
من حيث ديناميكا الدم للقلب ، يجب أن يكون المريض في حالة مستقرة لمدة ثمان وأربعين ساعة قبل الفحص. يُحظر اختبار التمرين في الحالات التالية:
الذبحة الصدرية غير المستقرة ، واحتشاء عضلة القلب الحاد خلال اليومين إلى الأربعة أيام الماضية ، وضغط الدم غير المنضبط (الانقباضي فوق 220 والانبساطي فوق 120 ملم زئبق) ، وارتفاع ضغط الدم الرئوي ، وعدم انتظام ضربات القلب الخطيرة غير المعالجة ، وفشل القلب غير القابل للشفاء ، وانسداد الأذين البطيني المتقدم (في المرضى الذين ليس لديهم أجهزة تنظيم ضربات القلب) ، التهاب عضلة القلب الحاد ، التهاب التامور الحاد ، تضيق الصمام التاجي أو الأبهر الحاد ، اعتلال عضلة القلب الانسدادي الحاد ، وأمراض جهازية شديدة.
يجب أن يصوم المريض ثلاث ساعات على الأقل قبل الاختبار. بالنسبة لمرضى السكري الذين يعانون من اعتماد على الأنسولين في يوم الاختبار ، يجب استشارة الطبيب للحصول على نظام غذائي سليم. يجب نصح المريض بارتداء فستان مفتوح من الأمام وحذاء مريح. أيضًا ، من 12 ساعة قبل اختبار التمرين ، يجب ألا يكون لدى المريض نشاط بدني غير طبيعي.
يجب أن يسأل تاريخ المريض عن التاريخ العائلي لأمراض القلب والتدخين وتعاطي الكحول وتاريخ التمارين والأعراض الحديثة. يجب أيضًا مراجعة تاريخ تناول حاصرات بيتا وحاصرات قنوات الكالسيوم. تمنع هاتان الفئتان من الأدوية وصول معدل ضربات القلب إلى الحد الأقصى ويجب إيقافهما قبل الاختبار بنصيحة الطبيب المعالج. يجب على الطبيب المسؤول عن اختبار التمرين أن يفكر أيضًا في أي قيود جسدية أو طبية تمنع المريض من الوصول إلى أقصى معدل لضربات القلب. بشكل عام ، الإجهاد الرياضي أكثر قيمة من الإجهاد الناتج عن المخدرات. ولكن يجب أيضًا مراعاة الحالة العامة للمريض. يلخص الجدول التالي الشروط التي تمنعك من الحصول على النتيجة الصحيحة من خلال اختبار التمرين.
اسم الدواء وقت التوقف قبل اختبار التمرين
مدرات البول أربعة أيام
الأدوية الخافضة للضغط لمدة أربعة إلى سبعة أيام
الديجوكسين من أسبوع إلى أسبوعين
النتروجليسرين 1 ساعة
نترات طويلة المفعول 12 ساعة
المهدئات 1 يوم
Betablocker 3 أيام
عند إجراء اختبار تمارين الجري ، يجب أن يصل المريض إلى 0.85 على الأقل من الحد الأقصى لمعدل ضربات القلب المتوقع له. يمكن حساب معدل ضربات قلب المريض باستخدام الصيغة التالية:
عمر المريض – 220 = أقصى معدل لضربات القلب (MHR)
في الحالات التالية ، يجب إيقاف اختبار التمرين على الفور:
انخفاض واضح في ST (أكثر من ثلاثة ملليمترات) ، ارتفاع إقفاري في ST أكثر من ملليمتر واحد في الرصاص بدون Q المرضي الواضح ، تسرع القلب البطيني أو فوق البطيني ، انخفاض تدريجي في ضغط الدم ، ارتفاع غير طبيعي في ضغط الدم (فوق 250 زنك) 130 ملم زئبق ).
لفحص عضلة القلب ، يجب أن تحصل أولاً على وعاء جيد وآمن. عن طريق وضع قسطرة الأوعية الدموية في وريد سميك وجيد التهوية ، يمكنك التأكد من أنه سيتم حقن الأدوية الإشعاعية بسهولة خلال أقصى قدر من التمرين. يجب استخدام القفازات التي يمكن التخلص منها والحقنة أثناء الحقن. يقلل استخدام الفنيين وغيرهم من العاملين للقفازات من خطر تلوث اليدين أثناء الحقن بسبب تسرب الأدوية.
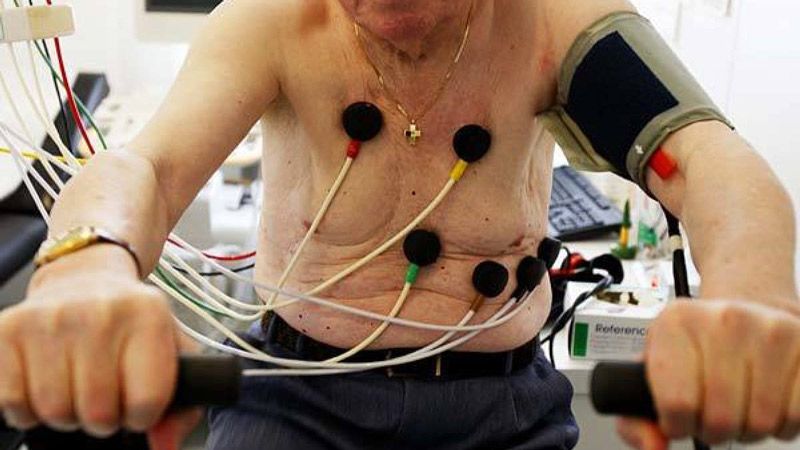
لرصد مخطط كهربية القلب ، يتم وضع الخيوط في اثنتي عشرة نقطة على صدر المريض. يتم وضع أقطاب الذراع اليمنى واليسرى في خط منتصف الترقوة في الوسط وأسفل عظم الترقوة مباشرة. يتم وضع أقطاب الساق اليمنى واليسرى أسفل الصدر مباشرةً في RLQ و LLQ للبطن. يجب تنظيف الجلد أولاً بالكحول لإزالة الشحوم ويكون على اتصال جيد بالأقطاب الكهربائية. من أجل إنشاء تيار كهربائي أفضل ، يمكن عمل بعض الخدوش الطفيفة عليه ، حيث تقلل شعيرات الصدر من انتقال التيار الكهربائي ، وبالتالي يجب حلقها بالكامل في المناطق التي يتم فيها توصيل القطب الكهربائي. يجب نصح المريض بتجنب استخدام أي مسحوق أو مرطب بحيث تكون الأقطاب الكهربائية متصلة بالكامل بجسم المريض ويمكن الحفاظ على مخطط كهربية القلب بشكل آمن وجيد.
بروتوكولات التمرين
عند اختبار التمرين ، يختار الطبيب أفضل بروتوكول وفقًا لحالة المريض. البروتوكولات الأكثر شيوعًا هي Bruce و Modified Bruce. في بروتوكول Bruce ، تزداد سرعة جهاز المشي وميله كل ثلاث دقائق. كل ثلاث دقائق تسمى مرحلة ، وهي علامة على زيادة حمل دودة القلب ، مما يزيد من معدل ضربات القلب. في بروتوكول Bruce المعدل ، تظل السرعة ثابتة. لكن إمالة جهاز المشي يزيد كل ثلاث دقائق. يستخدم هذا البروتوكول في المرضى الذين لديهم نشاط بدني محدود الإجهاد الناتج عن تعاطي المخدرات العديد من المرضى غير قادرين على اختبار التمرين باستخدام جهاز المشي أو الدراجة بسبب الحالة البدنية والقيود الجسدية. في مثل هؤلاء المرضى ، يتم استخدام الإجهاد الدوائي.
يؤدي إعطاء ديبيريدامول عن طريق الوريد إلى تثبيط نشاط أدينوزين ديميناز ويزيد من مستويات الأدينوزين في الدم. ينشط الأدينوزين مستقبلات 2A في أغشية الخلايا العضلية الملساء ، مما يؤدي إلى توسيع الشرايين التاجية السليمة. لكن السفن ذات التضيق الكبير لا يمكن أن تتمدد وتظل ضيقة. ونتيجة لذلك ، ينتقل الدم من عضلة القلب المليئة بالشرايين الضيقة إلى عضلة القلب السليمة. هذه الظاهرة ، المعروفة بسرقة الدم ، تقلل امتصاص الأدوية الإشعاعية في تضيق الشريان التاجي وتزيده في المنطقة الصحية وتؤدي إلى مسح إيجابي.
تاريخ المريض والتحضير له
مطلوب تاريخ سريري دقيق ومراجعة تاريخ المرض. يجب أن يصوم المريض أربع ساعات على الأقل قبل الإجهاد الدوائي. يجب إيقاف مركبات الزانثين (أمينوفيلين ، ثيوفيلين ، كافيين) قبل 12 إلى 24 ساعة على الأقل من الاختبار. تتنافس مشتقات الكافيين والزانثين مع الأدينوزين عند تقاطعها في جدران الشرايين التاجية وقد تسبب نتائج سلبية خاطئة. المركبات المحتوية على الكافيين تشمل القهوة والشاي وبعض المشروبات الغازية وبعض الأدوية. يجب أيضًا أن تكون المركبات منزوعة الكافيين محدودة. لأن لديهم أيضًا كمية صغيرة من الكافيين.
حظر الاستخدام والآثار الجانبية للديبيريدامول تاريخ من التشنج القصبي أو أمراض الرئة والصفير النشط وانخفاض ضغط الدم (الانقباضي أقل من 90 ملم زئبق) وتضيق الصمام التاجي الشديد هي بعض الأشياء التي تحظر الاختبار. تشمل موانع الاستعمال الأخرى احتشاء عضلة القلب على مدار اليومين الماضيين ، والذبحة الصدرية غير المستقرة خلال الـ 48 ساعة الماضية ، واعتلال عضلة القلب الضخامي الشديد ، وتضيق الأبهر الشديد ، وانخفاض ضغط الدم الشديد. وتشمل الآثار الجانبية ألم الصدر ، والدوخة ، وتغييرات في مخطط كهربية القلب ، والاحمرار ، وعدم انتظام دقات القلب. انخفاض ضغط الدم.
يتم إعطاء أمينوفيلين 125 إلى 250 مجم عن طريق الوريد لتقليل آثار ديبيريدامول. يزيل إعطاء أمينوفيلين عن طريق الوريد تأثير تمدد الشرايين التاجية الناجم عن ديبيريدامول. إذا تم حقن أمينوفيلين قبل حقن الدواء ، فلن يكون هناك وقت كافٍ لامتصاص عضلة القلب. لذلك ، قد تحدث نتائج سلبية خاطئة. لذلك ، من الأفضل إعطاء الأمينوفيلين بعد حوالي دقيقة إلى دقيقتين من تناول المستحضرات الصيدلانية المشعة. يمكن استخدام النتروجليسرين إذا لم يتم تقليل ألم الصدر عن طريق إعطاء أمينوفيلين.
بروتوكول لإدارة ديبيريدامول
جرعة ديبيريدامول هي 0.142 ، محسوبة على أنها 0.56 مجم لكل كيلوغرام من وزن الجسم ، ثم تخفف في 50 مل من محلول ملحي عادي ويتم حقنها في المريض خلال أربع دقائق. لذلك من الضروري تحديد الوزن الدقيق للمريض قبل بدء العمل.
يتم تسجيل معدل ضربات القلب وضغط الدم وتخطيط القلب في كل مرحلة أساسية. يجب تسجيل هذه المعلمات بشكل مستمر أثناء حقن ديبيريدامول وحتى نهاية الإجهاد الدوائي كل دقيقة واحدة. يظهر أقصى تأثير للديبيريدامول بعد دقيقتين إلى ثلاث دقائق من نهاية الحقن.
يجب مراقبة المريض لمدة 15 دقيقة على الأقل بعد حقن ديبيريدامول أو حتى عودة النبض وضغط الدم و EKG إلى خط الأساس.
الأدينوزين
يؤدي إعطاء الأدينوزين عن طريق الوريد إلى زيادة مستويات الأدينوزين في دم المريض بشكل مباشر. الأدينوزين هو موسع قوي للشريان التاجي.
الآثار الجانبية والآثار الجانبية للأدينوزين
موانع الأدينوزين مماثلة لتلك الخاصة بالديبيريدامول. وهذا يعني أن وجود تاريخ من التشنج القصبي أو أمراض الرئة ، والصفير النشط ، وانخفاض ضغط الدم (الانقباضي أقل من 90 ملم زئبق) وضيق الصمام التاجي الحاد هي بعض الأشياء التي تمنع الاختبار. تشمل موانع الاستعمال الأخرى احتشاء عضلة القلب خلال اليومين الماضيين ، والذبحة الصدرية غير المستقرة خلال الـ 48 ساعة الماضية ، واعتلال عضلة القلب الضخامي الشديد ، وتضيق الأبهر الشديد ، وانخفاض ضغط الدم الشديد. تشمل الآثار الجانبية ألمًا في الصدر ، ودوخة ، وتغيرات في مخطط كهربية القلب ، واحمرار ، وعدم انتظام دقات القلب ، وضيق في التنفس ، وانخفاض ضغط الدم.
بالإضافة إلى ذلك ، يُحظر استخدامه في كتلة الأذين البطيني من الدرجة الثانية أو الثالثة (بدون جهاز تنظيم ضربات القلب) بسبب التأثير السلبي الموجه للقطر الذي يتبع إدارته في العقدة الجيبية الأذينية أو العقدة الأذينية البطينية.
تشمل الآثار الجانبية للأدينوزين الاحمرار وألم الصدر وضيق التنفس وارتفاع شريحة ST والدوخة والغثيان وانخفاض ضغط الدم. نظرًا لعمر النصف القصير للأدينوزين ، والذي يقل عن ثانيتين ، فإن آثاره الجانبية عادةً ما تختفي بسرعة ، بعد حوالي دقيقة إلى دقيقتين من التوقف. إذا استمرت ، يمكن استخدام أمينوفيلين في الوريد
بروتوكول إدارة الأدينوزين طريقة إعطاء الأدينوزين مماثلة لطريقة إعطاء ديبيريدامول. – الجرعة 240 ويتم حقنها عند 140 لمدة 6 دقائق. من الضروري أن تأخذ طريقين في الوريد للحقن المتزامن للدواء وحزمة الدواء. يمكن توصيل قثطار وعائي ثنائي الاتجاه بالمريض بدلاً من ذلك ، ويكون عمر النصف القصير للأدينوزين في البلازما أقل من ثانيتين. لذلك ، فإن التسريب المستمر للدواء مطلوب للتأكد من تأثير تمدد أوعيته بشكل دائم ودائم أثناء الاختبار. أثناء التسريب ، يتم تسجيل النبض وضغط الدم و EKG كل دقيقة ، ويتم مراقبة المريض باستمرار حتى يتم سحب الأدوية الإشعاعية بواسطة عضلة القلب.
تستمر مراقبة المريض لمدة خمس دقائق على الأقل بعد انتهاء ضخ الأدينوزين أو حتى عودة الموارد البشرية للمريض و BP و ECG إلى خط الأساس. يمكن استخدام جرعة عيار مدتها سبع دقائق للمرضى الأكثر عرضة للمضاعفات. يبدأ تسريب الدواء بمعدل 50 لمدة دقيقة واحدة. ثم تضاف 75 إلى 100 وما يصل إلى 140 في الدقيقة. يتم حقن المستحضرات الصيدلانية المشعة في نهاية الدقيقة الرابعة.
يمكن أن يؤدي الجمع بين تمرين خفيف أو متساوي القياس مع ديبيريدامول أو أدينوزين إلى تقليل الآثار الجانبية للدواء. كما أنه يمنع امتصاص الحجاب الحاجز. بالإضافة إلى ذلك ، فإنه يزيد من نسبة النسيج المستهدف إلى الخلفية. لهذا الغرض ، يستخدم البعض المشي أو مقياس العمل أو الإجهاد متساوي القياس ، والذي يتم أثناء أو بعد حقن ديبيريدامول مباشرة.
دوبوتامين
الدوبوتامين دواء مؤثر في التقلص العضلي ومضاد للتقلص الزمني. يزيد هذا الدواء من قوة انقباض القلب وبالتالي يزيد من عدد ضربات القلب ويزيد من حاجة عضلة القلب للأكسجين. يحفز الدوبوتامين مستقبلات B1 في عضلة القلب ، وبالتالي يزيد من قوة العضلات وعدد تقلصات عضلة القلب في الدقيقة.
تتشابه تأثيرات هذا الدواء إلى حد كبير مع الآثار الجسدية للتمرين على القلب. يوصى باستخدام الدوبوتامين للمرضى غير القادرين على ممارسة الرياضة ، وكذلك لأسباب مثل مرض التشنج القصبي الحاد (الربو) والديبيريدامول والأدينوزين.
حظر الاستخدام والآثار الجانبية لعقاقير الدوبوتامين Betablocker هي أول موانع لاستخدام الدوبوتامين. يجب إيقاف هذه الأدوية قبل 24 ساعة من الاختبار. تشمل موانع الاستعمال الأخرى احتشاء عضلة القلب (MI) في أقل من أسبوع ، الذبحة الصدرية غير المستقرة ، انسداد مجرى خروج البطين الأيسر بشكل ديناميكي كبير ، تضيق الأبهر الحرج ، عدم انتظام دقات القلب الأذيني مع استجابة البطين غير المنضبط ، عدم انتظام دقات القلب البطيني ، الضغط الدم غير المتحكم فيه ، تسلخ الأبهر أو البطين الكبير أسباب التوقف المبكر للدوبوتامين ، مثل تلك المذكورة في التمرين ، الأطراف والسقوط الإقفاري هي جزء من ST. إذا أصبحت أي من هذه الأعراض شديدة ، يجب إيقاف الدوبوتامين على الفور ويجب إعطاء حاصرات بيتا مثل Esmolol لتخفيف التأثيرات.
طريقة إعطاء الدوبوتامين
يجب أن يكون المريض قبل أربع ساعات على الأقل من اختبار Nesha. كان يجب أن يتوقف عن تناول حاصرات بيتا قبل الاختبار بـ 24 إلى 48 ساعة. تشبه إدارة الدوبوتامين إلى حد بعيد خطوات اختبار تمرين جهاز المشي. يبلغ نصف عمر البلازما للدوبوتامين دقيقتين تقريبًا. لذلك ، يجب إجراء تسريب الدواء بشكل مستمر ومتزامن مع حقن الدواء.
من الضروري أن تأخذ طريقين في الوريد للحقن المتزامن للدواء وحزمة الدواء. يمكن ربط قثطار وعائي ثنائي الاتجاه بالمريض بدلاً من ذلك. يبدأ الحقن في الساعة 5 ويستمر لمدة ثلاث دقائق. يتم تخفيف الدوبوتامين في 50 سم مكعب من محلول ملحي عادي أو مصل سكر العنب ، وتشمل خطوات الزيادة كل ثلاث دقائق للحقن 10 و 20 و 30 و 40.
في بداية المرحلة الأخيرة ، يتم حقن الدواء. يتم تسجيل خيوط HR و BP و 2 ECG في الأساس قبل التسريب. يتم تسجيل هذه المعلمات بشكل مستمر مرة كل دقيقة. سيستمر هذا لمدة خمس دقائق على الأقل بعد نهاية حقن الدوبوتامين أو حتى تعود جميع معلمات المريض إلى خط الأساس.